血糖値を24時間測定できる持続血糖モニター(CGM)
外食や間食が増えてしまうと、食事の内容によっては、激しい血糖値の上昇(血糖値スパイク)が起こることがある。それが続くと動脈硬化を促進させ、心筋梗塞や脳梗塞など合併症のリスクが上がる。この血糖変動は自分ではわかない。反対に、糖尿病治療中の人は、薬で血糖値が下がりすぎる低血糖になれば命に関わる。
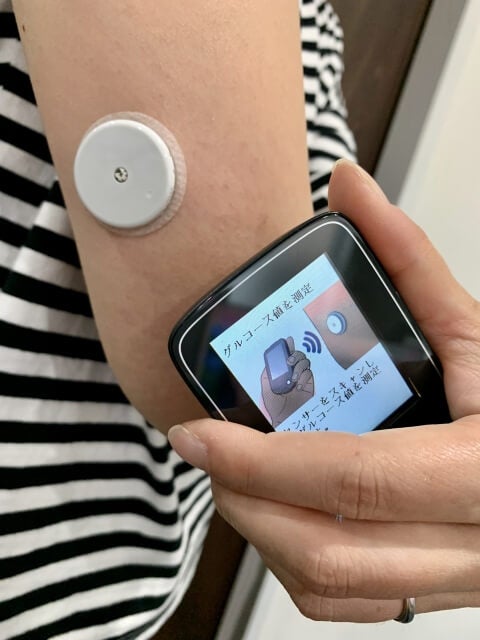
自身では把握しづらい血糖値を24時間測定し、データ記録できるのが持続血糖モニター(CGM)だ。
測定データはスマホで見る
自分で血糖値を測る医療機器としては、「自己血糖測定器」がドラッグストアでも手に入るほど普及している。指先に針を刺して少量の血液を採取し、血糖値を測る仕組み。食前食後、糖尿病治療薬の服用後など、どのように血糖値が変化するのかがわかる。
一方、CGMは、小さなセンサーを腹部や二の腕に貼り付けて24時間血糖値を自動測定。データは、スマートフォンのアプリや専用のモニターで確認できる。
2010年から保険適用
東京慈恵会医科大学糖尿病・代謝・内分泌内科の西村理明主任教授は、「CGMのセンサーでは、皮下に細い針が刺さりますが、痛みはほとんどありません。センサーを着けたまま入浴などもできますし、スマホをかざすだけでデータを見ることができることも便利です」と語る。
2010年からCGMは保険適用された。西村教授は、その後押しをし、研究はもとより、正しい使い方や啓蒙活動に尽力している。
「CGMでは、運動の血糖値に対する効果も確認でき、患者さんの食生活を見直すモチベーションを上げる作用もあります。また、薬の効きも一目瞭然なので、低血糖を防ぐために役立ちます」
夜間低血糖に注意
血糖値は上がりすぎても下がりすぎてもいけない。低血糖では体に悪影響を及ぼす。たとえば、空腹時血糖値100㎎/dlは正常値とされているが、70㎎/dl以下になると低血糖。手足の震えや動悸などの症状が現れ、50㎎/dl以下になるとけいれんや昏睡状態などに陥り、命に危機が及ぶ。
「糖尿病の治療薬で効果が強すぎると、低血糖が引き起こされることは珍しくありません。たとえば、寝る前のインスリンの投与量が多すぎると、夜間寝ているときに低血糖に陥ることがあります」
インスリンは血糖値をコントロールするホルモンだ。糖尿病では、分泌量が減り、インスリンの効きが悪くなることで高血糖につながる。インスリン療法は皮下注射で体内のインスリン量を増やすが、薬が効きすぎてしまうと血糖値が下がりすぎて、低血糖になってしまうことがあるのだ。
「起床時の低血糖には対策を講じることができますが、寝ているときは難しい。そのリスクをCGMのデータで知ることができます。薬の量を調整しやすいのも利点です」
隠れ高血糖や低血糖を改善し、血糖コントロールを行うためのこうしたデバイスは、さらに新たな機能も登場し、日々進化している。