無呼吸に無自覚で不健康につながる
年齢を問わず、睡眠中に呼吸が止まる睡眠時無呼吸症候群は、高血圧や心臓病、集中力の低下など、さまざまな病気や症状の原因になる。その実態を明らかにしてきた順天堂大学大学院医学研究科公衆衛生学の谷川武教授は、年間1000万人以上のスクリーニング検査(無症状の人を対象とした検査)を行うことを目標とし、普及・啓発活動に力を注ぐ。
「睡眠時無呼吸症候群と診断された人は、慢性的な睡眠不足でありながら、日中の眠気を必ずしも自覚しているわけではありません。無自覚のまま睡眠時無呼吸に気づかず、検査を受けずに放置し、不健康につながっているのです。この状況は変えなければなりません」
睡眠中に気道を塞ぐ4つの要因
睡眠時無呼吸症候群は、寝ているときに気道が塞がることで呼吸が10秒以上止まり、気道を開くために無意識のうちに覚醒する。繰り返される無呼吸と覚醒で睡眠不足に陥り、心筋梗塞などの循環器の病気の引き金となる。また、日中の居眠りや集中力低下による仕事への悪影響や「気がついたときは事故」という事態にもなりかねない。
睡眠中の気道を塞ぐ大人の要因は、(1)肥満、(2)鼻炎など鼻の病気、(3)顎が小さく舌が大きい、(4)多量飲酒—などいろいろある。
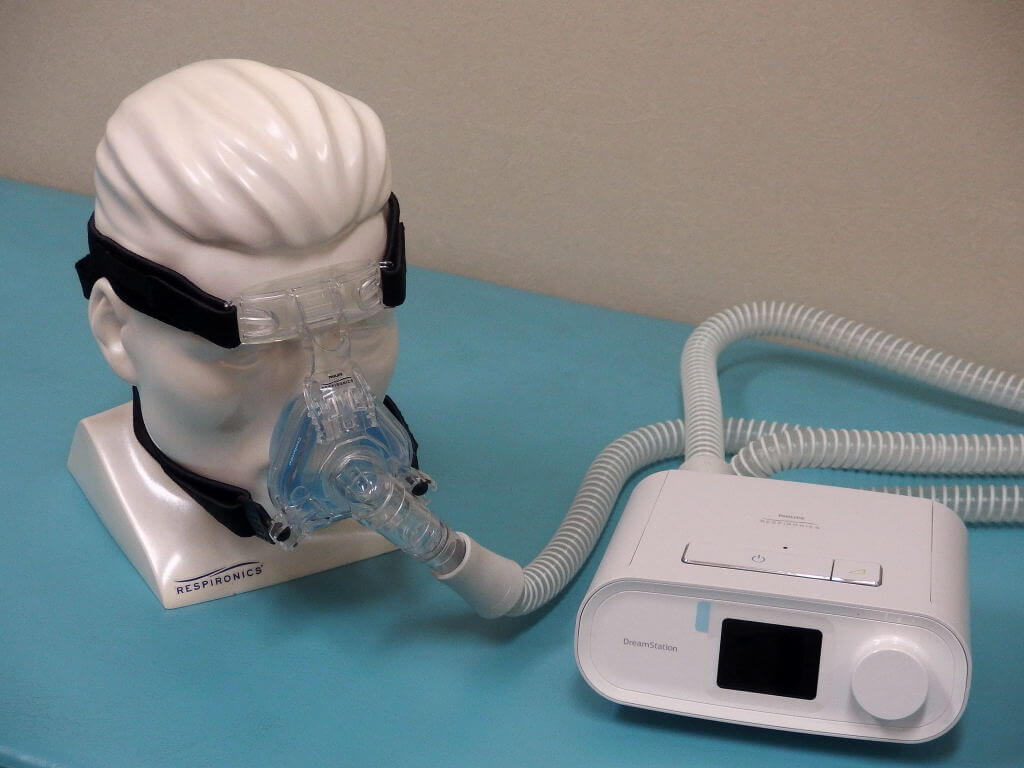
自力で解決できないときはCPAPが有効
「肥満を改善しましょうといっても、すでに睡眠時無呼吸症候群の人は、慢性の睡眠不足に陥っています。食欲コントロールは難しく、体力や気力が低下して運動習慣を維持するのは困難です」
減量など自力で解決できないときには、睡眠時無呼吸症候群の診断・治療を行う医療機関が助けとなる。有効な治療のひとつ「持続陽圧呼吸療法(CPAP=シーパップ)」は、中等度以上の症状の人に適用される。また、歯科装具(マウスピース)が有効なこともある。谷川教授らは、軽度であってもCPAP療法が保険適用になるように、働きかけを行っているという。
「災害後の避難所でも、CPAP療法は睡眠の質と環境改善に役立ちます」
福島原発でもCPAPが“活躍”
谷川教授は、福島原子力発電所の非常勤産業医を長年務めていた経験がある。2011年の東日本大震災に伴う福島第一原子力発電所事故後、発電所所員の健康管理のため現地に入った。
体育館で寝泊まりする所員は、「周囲の人のいびきが大きくて眠れない」など、睡眠環境に悩まされていたという。谷川教授は、睡眠時無呼吸症候群の人にCPAP療法を実施するなどして、いびきをかく人だけでなく、いびきの音で眠れない人の睡眠の改善にも尽力した。
医療機関受診で睡眠改善を
被災からの復旧作業は長い時間がかかります。慣れない集団生活の環境で、慢性的な睡眠不足に陥ると二次被害につながりかねません。質の良い睡眠の確保は、平時も災害時にも重要であることを、多くの方に知っていただきたいと思います」
家族から激しいいびきや、睡眠時の一時的な無呼吸状態を指摘されるなど、いつもと違う睡眠を感じたら、医療機関を受診するなどして早めに相談しよう。
注意したい“いつもと違う睡眠”
- 睡眠中の激しいいびき
- 一時的な呼吸停止(家族などからの指摘で気づくことが多い)
- 歯ぎしり
- 疲れているのに早朝に目覚める(早朝覚醒、中途覚醒)
- 睡眠時間は十分のはずなのに日中に眠気がある
※厚労省「健康づくりのための睡眠指針(2014)」から