日本の高齢社会はすでに「多死」のフェーズに突入しています。病院のベッド不足に介護力不足…。問題山積の中、改めて注目されているのが「在宅看取り」です。
最期はどこで?
厚生労働省が発表した2022年の年間の死亡者数は156万8961人。今後も同程度で推移すると見られています。
まさに「多死社会」へ突入した日本で「最期をどこでどのように迎えるか」は誰にとっても避けて通れない問題です。高齢者を対象にした調査では約半数が「家で最期を迎えたい」と望んでいますが、実際には約8割の人が病院や施設など自宅以外の場所で最期を迎えています。
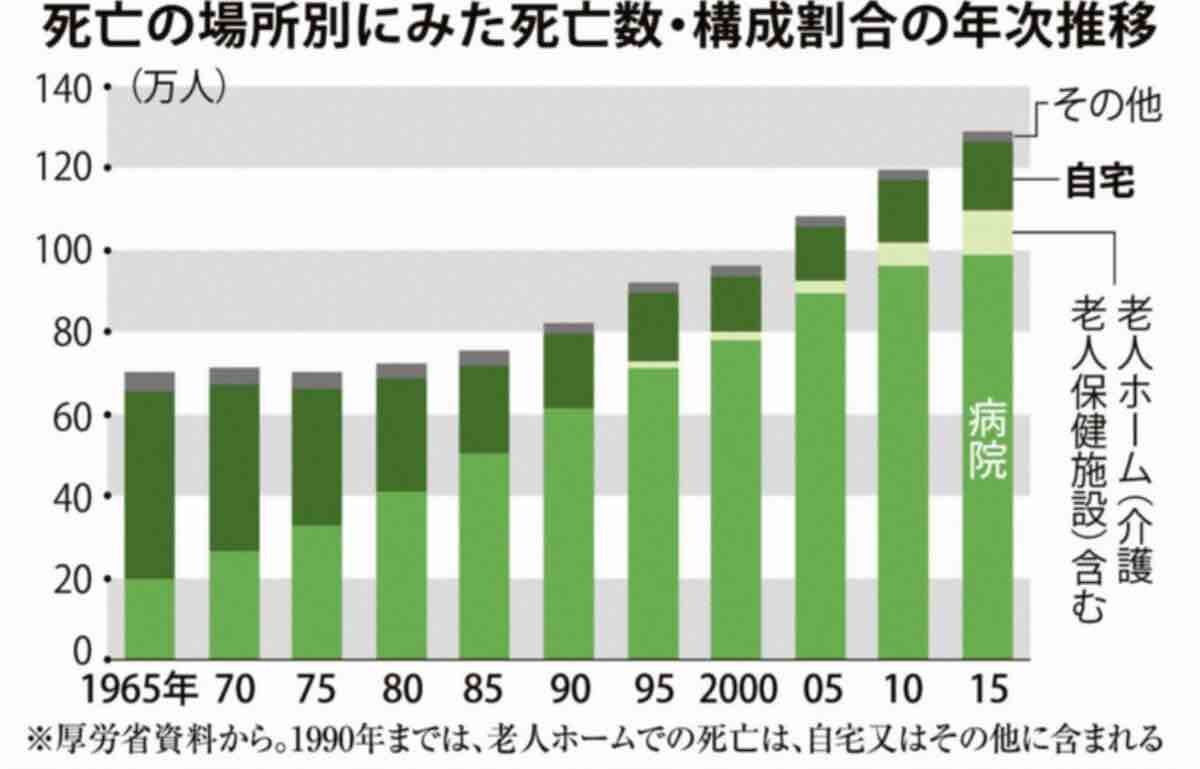
看取りの経験がない世代にとっても在宅看取りのハードルは高く、厚労省の調査でも60%近くの国民が「最期まで自宅での療養は困難」と考えています(08年「年終末期医療に関する調査」)。
しかし、昭和の時代から長く続いたこの「最期は病院で」というモデルも、財源も人材も有限な中では限界に近づいています。そのため、国や関係団体は在宅医療の普及・啓蒙活動につとめていますが、なかなか成果に結びついていないのが実情です。
漠然とした恐怖心を取り除く
そんな中、世界は新型コロナウイルスの脅威に見舞われました。コロナ禍の日本で注目されたのが「在宅看取り」です。
「コロナ感染予防策のため入院中の面会制限があり、最期の時間に家族や大切な人に会えない、傍にいられないのなら、終末期を自宅で過ごしたいと療養者や家族が考えるようになりました。コロナ以降、在宅看取り支援の依頼が増え、関心が高まったと感じます」
こう話すのは、セコム医療システム訪問看護ステーション看護部統括マネージャーで訪問看護師の村本早都子さん=写真。コロナ禍という予期せぬ事態が、看取る側と看取られる側双方の意識に変化をもたらしたのです。
終末期の医療や看取りの問題はすでに長く議論されているので、情報は豊富です。最期のときに体にどんな変化が起きるかといった基礎知識や、実体験を元に専門家が語る動画、ICTを活用した新しい支援の形など、さまざまな情報がネットや書籍で比較的容易に得られます。
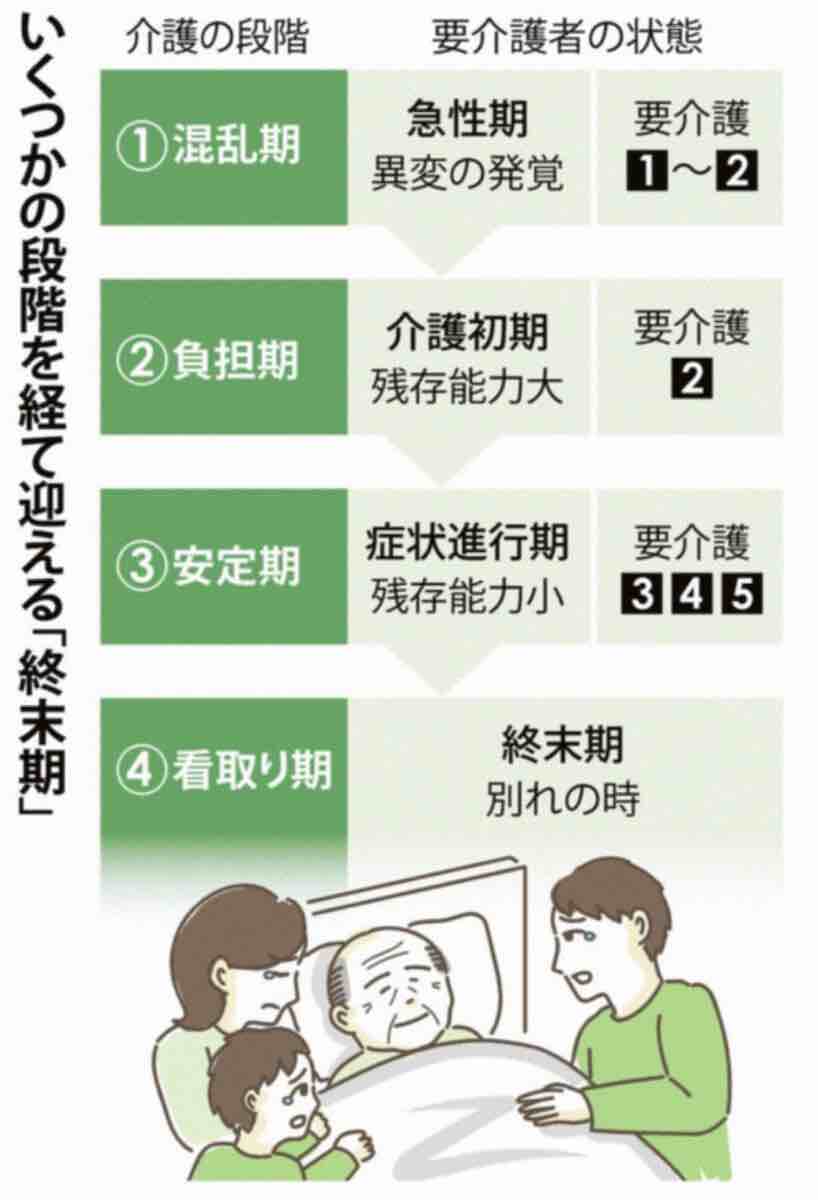


こうした終末期に関する理解は、漠然とした死への恐怖を軽減する助けにもなります。市町村などの相談窓口へ行く前に、まずは看取りの概要をつかみ、「わが家にはこれが必要」「自分はこうしたい」など、個々の問題を明確にしておくと、その後がよりスムーズに進むでしょう。
「看取り難民」にならないポイントは「連携」
単身世帯の増加に少子化、医療機関の切迫といった現状を取り巻く諸問題を考えると、終末期に十分な医療・介護を受けられないまま亡くなる「看取り難民」が今後ますます増加するという警鐘は各方面で鳴らされています。
看取り難民回避のカギになるのは、本人を中心とした医療・福祉・家族の連携です。
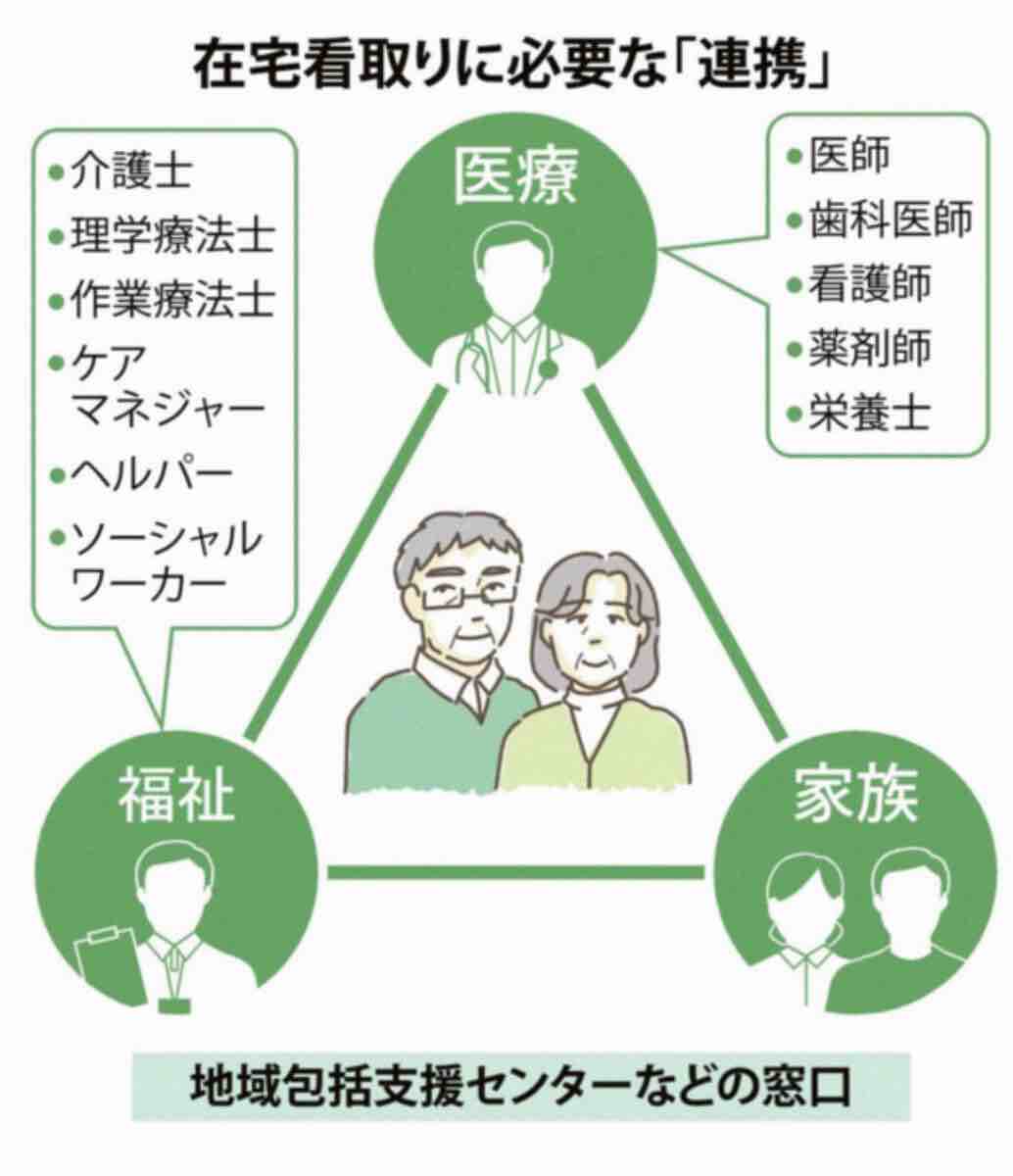
「昔と違い、今は在宅医療を担う人材や介護保険制度などサポート体制も整っていますので、在宅看取りは特別難しいことではありません」(村本さん)
在宅看取りは家で病院と同じような治療をすることではありません。積極的な延命や救命を望まない限り、息を引き取る間際にできることは病院でも自宅でも大差はないそうです。そしてなんといっても「住み慣れた場所で好きなものや人に囲まれ、自分のペースで自由に好きなように過ごせること」(村本さん)など、メリットが大きい点は注目に値します。
家族や親族が顔を合わせる機会がふえる年末年始、お互いに元気なうちに「どんな最期を迎えたい?」と話してみてはどうでしょうか。

